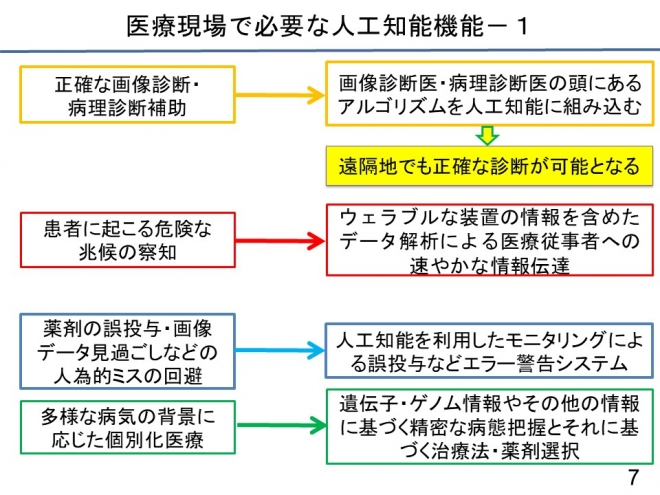
医療現場では、多くの領域で人工知能やIoTが必要なですが、私が考えたAIの一部を紹介します。日本で非常に大きな課題となってきているのは、正確な画像診断・病理診断です。私は当初、画像を読んでいる人、病理を読んでいる人の頭の中にあるアルゴリズムを人工知能に組み込めばよいと思っていました。
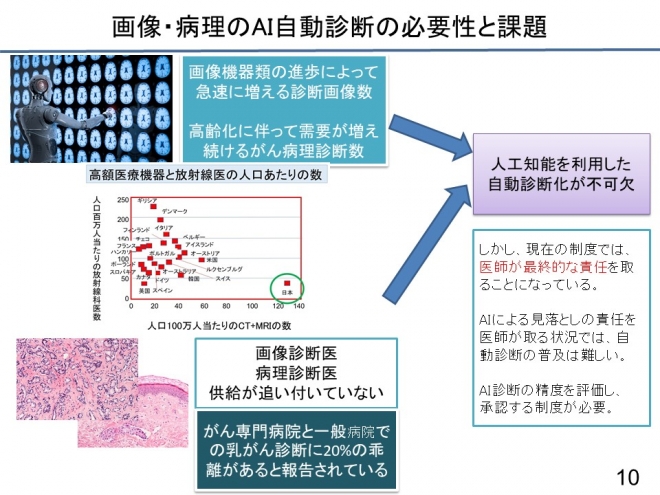
しかし、今や、診断名と画像を大量に入力すると人工知能が自分で学習して、パターンを見つけ出し、ある程度の精度で診断はできることが分かってきました。日本はCT、MRIの人口あたりの密度は非常に高いですけれども、診断医の数が追い付いていません。病理も、病理診断医が減ってきて、スライドグラスを作っても診断できる診断医が限られてきています。
したがって、人工知能が病理診断、画像診断をある程度カバーできれば、非常に質の高い正確な診断が全国で均等にできるようになると考えています。そうなれば、遠隔地でも十分に医療の質が維持されると思っています。
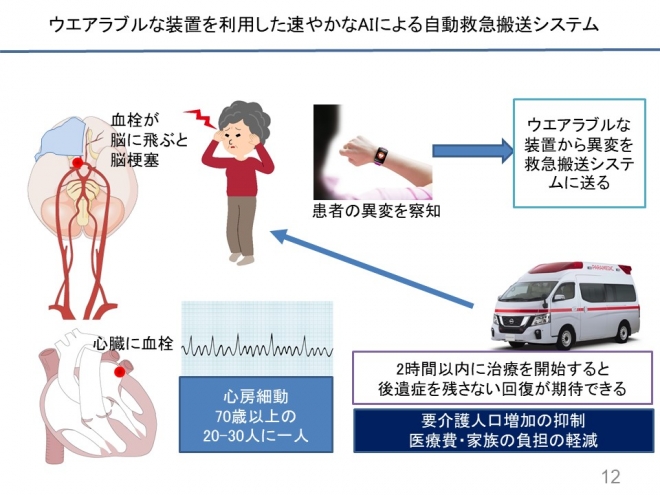
それからもう一つは、ウエアラブルな装置を使ってデータを集めて、医療従事者、例えば、かかりつけ医が脈拍をモニタリングするだけでも、心房細動の兆候が分かります。無症状の心房細動のまま経過して、脳梗塞の形で症状が現れることがあります。したがって、ウエアラブルな装置で脈拍を計測し、レギュラーなのか、イレギュラーなのかで心房細動の患者さんを見つけることができるのではと思います。
特に、70歳以上の場合に20人に1人が心房細動といわれていますので、このようなシステムを導入することによって、ある程度かかりつけ医のところに情報が集まり、患者さんに来ていただいて検査をして、脳梗塞に至る前に治療を開始することができれば、寝たきりになる患者さんを減らすにつながるではないかと思っています。
さらに、薬剤の誤投与、画像データ見過ごし、それ以外のいろいろな人為的なミスなどは、人間である以上、不可避です。しかし、人工知能がこの病気にこの薬はおかしいことが判断できれば、そして、人工知能が主治医にすぐに情報を送れば、エラーを回避することができます。
もし、人工知能が、「この病気とこの薬のマッチングはおかしいですよ」と即座に密やかに情報伝達すれば、似たような薬の名前の間違いなどを減らすことができると思っています。4番目は、私が先ほど申し上げた、病気の多様性に基づく薬剤の選択です。

編集部より:この記事は、医学者、中村祐輔氏のブログ「中村祐輔のこれでいいのか日本の医療」2019年9月26日の記事を転載させていただきました。オリジナル原稿をお読みになりたい方は、こちらをご覧ください。














