Ca-ssis/iStock
コロナワクチン接種後死亡の救済認定は、2例追加されて、計3例となりました。 そのうちの1例の死因が「血小板減少性紫斑病、脳出血」でした。
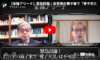
今回追加された症例は、72歳、男性の症例です。厚労省が公開している死亡例一覧よりVBAを用いて検索しますと、 該当例が1例存在しました。 ただし、報告上の記載の病名が「血小板減少性紫斑病、脳出血」なのに対して、対応するMedDRA PTの病名が「血栓性血小板減少性紫斑病、脳出血」となっていました。
そのデータを表にまとめました。
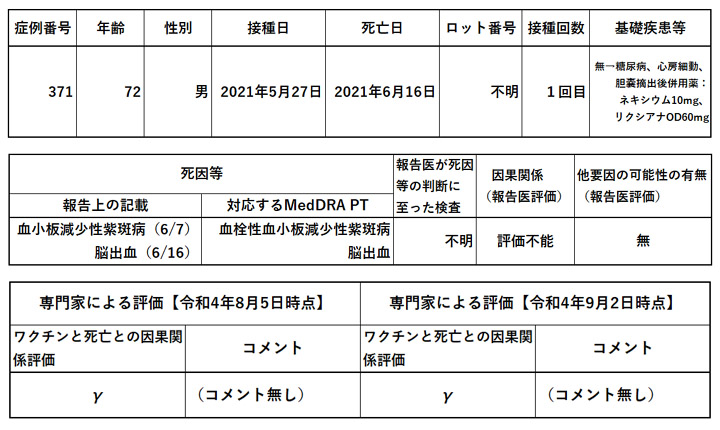
次に、疑い報告症例一覧より72歳、男性、血小板減少性紫斑病で転帰が死亡の症例を検索してみました。該当する症例が1例ありました。
そのデータを表にまとめました。

病名は、「血小板減少性紫斑病、免疫性血小板減少症」でした。(特発性)血小板減少性紫斑病と免疫性血小板減少症は同じ疾患です。一方、血小板減少性紫斑病と血栓性血小板減少性紫斑病は異なる疾患です。総合的に考えて、今回の救済認定例の病名は、血小板減少性紫斑病であり、死亡例一覧の症例と疑い例一覧の症例は同一症例と判断しました。
次に、疑い報告症例一覧(製造販売業者からの報告および医療機関よりの報告)より血小板減少性紫斑病のデータをVBAを用いて集計し、そのうちの重複例を削除しました。179例報告されており、そのうちα認定は6例でした。転帰が死亡の症例は12例でした。転帰が回復または軽快の症例は109例でした。性差は、ほぼありませんでした。
α認定の6例のデータを表にまとめました。
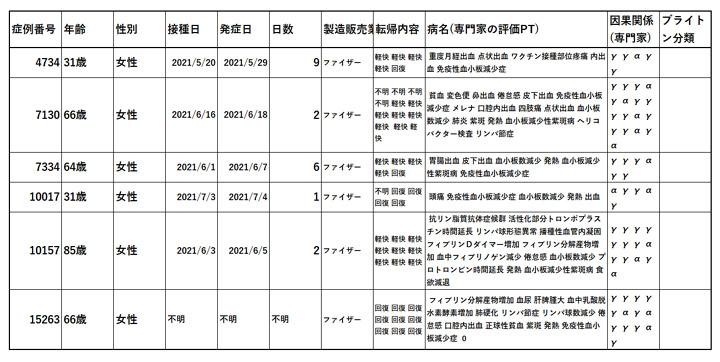
α認定例は、全員が女性でした。死亡例は、ありませんでした。
次に、有意差検定について考えてみます。
血小板減少性紫斑病の年間発症者数は、約3000人です。6か月以内に回復する急性型は小児に多く、 6か月以上持続する慢性型は成人に多いとされています。急性型では、ウイルス感染やワクチン接種が先行する場合が多いとされています。
接種後発症例は179例ですが、期間が18か月間、接種率82%ですので、補正して年間146例となります。この146例が非偶発的に発症したと仮定しますと、ワクチン接種が実施された年の発症数は3146例となります。
ワクチンが実施された年の発症数3146例、例年の発症数3000例、人口1.258億人、で有意差検定を行いますと、p値0.063であり有意差なしでした。バイアス補正なしの概算ですが、レセプトデータを用いた検定では有意差が認めらない可能性が高いと推測されます。
次に、発症の偶発性について考えてみます。
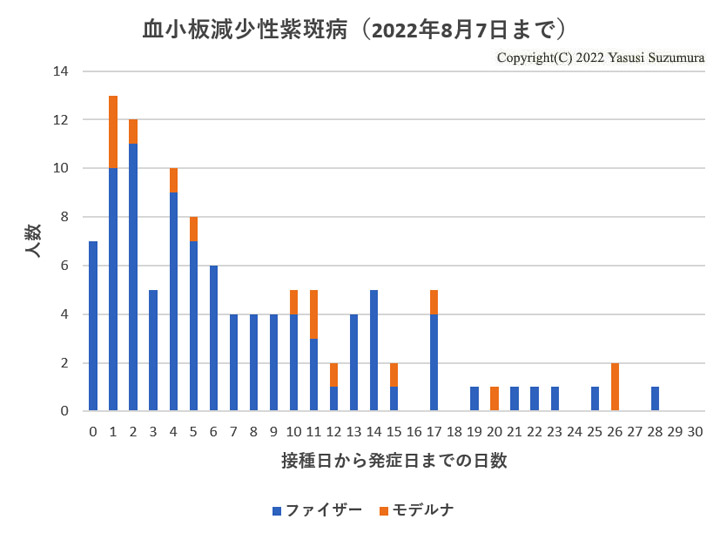
偶発的な発症の分布ではありません。接種後10日以内に44%が発症しています。ただし、報告バイアスの問題がありますので、立証できたとは言えません。
次に、年齢分布を見てみます。
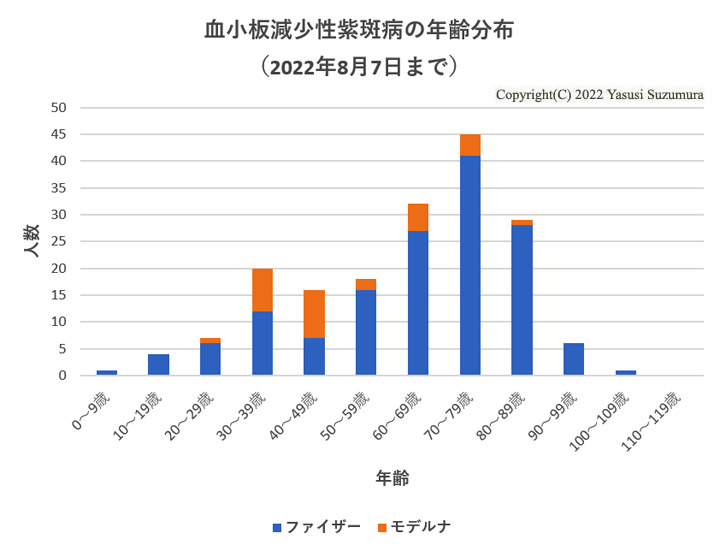
70代にピークがあります。接種後の症例の転帰において、軽快または回復の症例は109例(61%)でした。他の症例の転帰は未回復、死亡、不明、記載なしですが、6か月以上持続する慢性型と推測される症例は多くありません。つまり、70~80%が急性型と考えられます。
前述したように血小板減少性紫斑病の急性型の大半は小児です。今回の接種後の発症例は急性型が大半であるのに係わらず、成人発症が主で70代にピークがあります。つまり、接種後発症の急性型の年齢分布は例年とは大きく異なると言えます。これは、接種後の発症例はコロナワクチンとの因果関係があることを強く示唆しています。
以上まとめますと、発症率の概算の有意差検定では有意差を認めませんでしたが、偶発的な発症分布ではないこと、年齢分布が例年と異なることより考えて、「血小板減少性紫斑病は積極的に救済認定するべき疾患である」と言えます。