「自分の人生の最後をどこで迎えるか」について考えたことはありますか?
2021年の人口動態調査によれば、亡くなる方の66%は病院で亡くなっていて、自宅で亡くなる方の17%を大きく上回っています。
しかし超高齢化と多死社会を迎え、在宅での看取りや在宅療養を考える人も増えています。

imacoconut/iStock
核家族化が進んだことで「老老世帯」や「独居世帯」が増え、家族による介護力は失われつつあり、これを補うような民間サービスが増えてきています。
在宅での看取りを実現するには、何が必要なのでしょうか? 利用できるサービスにはどのようなものがあるのでしょうか? 介護事業を担う企業の経営者の立場から考えてみたいと思います。
7割が「自宅で最期を迎えたい」のに6割以上が病院で亡くなる現状
2018年の「人生の最終段階における医療に関する意識調査」によると、7割の方が人生の最期は「住み慣れた自宅」で迎えることを希望しています。
しかし2021年人口動態調査によれば、実際に自宅で亡くなる方の割合は17%であり、66%の方は病院で亡くなっています。希望と現実の間に大きなギャップがあることがわかります。
1950年以前は自宅での死が普通でした。実際に1951年の在宅死亡率は82.5%でした。その後、国民皆保険が始まり、少ない負担で入院治療が受けられるようになったことや、核家族化が進んだことで病院での死亡割合が増えていきます。
25年後の1976年には、病院で死亡した人の割合が48%となり、自宅での死亡の46%を上回りはじめました。そして、2006年には病院での死亡割合が85%を超え、逆に自宅死亡率は12%まで減っています。
2015年から「施設から在宅へ」という政策転換、「住み慣れた場所で最期を迎えたい」という社会的ニーズなどから、訪問系医療・介護サービスの増加により在宅死の割合は徐々に増えてきています。
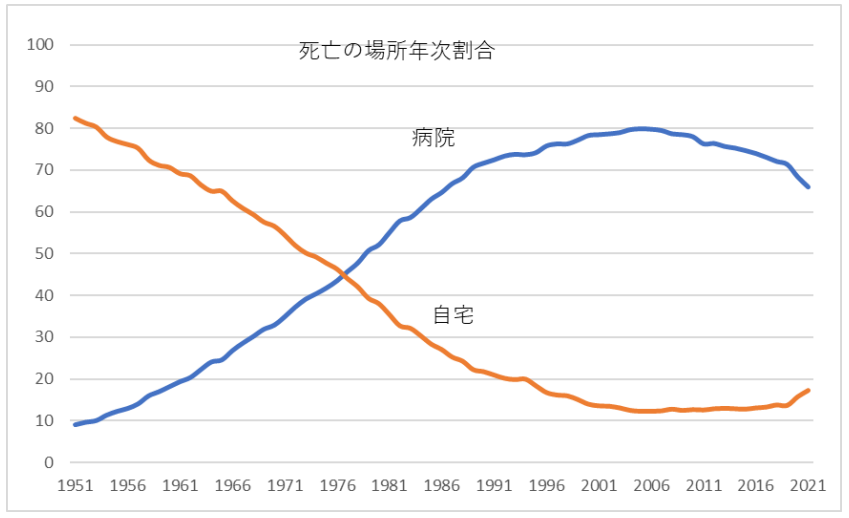
※厚生労働省「2021年人口動態調査」のデータを基に、筆者がグラフを作成
在宅での看取りを実現するために重要な3つのこと
住み慣れた自宅で最期を迎えたい。死期が迫っていると感じ始めたら、多くの方が自宅に戻りたいと思うのではないでしょうか。家族やペットなど好きなものに囲まれ、懐かしい香り、風景、ぬくもり。そのような環境のなかで穏やかに逝きたいと願うのは、自然な感情だと思われます。
在宅での看取りでは、残された時間を家族と一緒に過ごせることが本人にも家族にも大きなメリットです。しかし一方で、医師や看護師から離れてしまう不安やご家族の介護負担への気遣いなど精神的な負担も発生します。
在宅での看取りを実現するためには、次の3つが重要になります。
(1)「人生の最終段階をどこで過ごしたいか」についての本人と家族の意思確認
医師から病状の説明を聞き、本人の意思があるときは家族と意思を共有し「絶対に最期は自宅で」という強い意思が大切です。そうでないと発熱や呼吸状態などの変化が起きるたびに「病院に戻ろうかな」「施設を探そうかな」という迷いが生じ、在宅で最期を迎えるという願いを叶えることが難しくなります。
(2)訪問医、訪問看護など医療支援チームの体制整備
具体的に医療やケアをどうするかを決める時には、本人や家族だけで決定せずに、医師や看護師など、医療従事者も交えて十分に話し合いましょう。
在宅体制を整備するうえで最も重要なのは、訪問医とケアマネージャーです。地元の地域包括支援センター、入院中の場合にはソーシャルワーカーに相談してみるといいでしょう。
訪問医とケアマネージャーが決まった後は、訪問看護や訪問介護など在宅サービスをどのように組み込むかを決めます。これらは基本的にケアマネージャーが全て手配をしてくれます。
その際は、働いている家族が主介護者であるなど、家族の介護力を正確に伝え、日々の生活に支障がでないように在宅サービスを組み合わせて利用することが大切になります。
(3)医療と介護が24時間体制で対応可能
看取りにおける医療・介護体制は24時間・365日体制となります。
訪問看護や訪問介護の体制を整えたとしても、毎日の介護や最期の時を看取るのは家族です。在宅サービス事業所が24時間対応している事も重要なポイントになります。
家族は「このまま自分達が寝てしまっていいのか」など、主に夜間に不安や疑問を感じるでしょう。その際にいつでも対応してくれる在宅医、訪問看護は安心につながります。
家族の負担を軽減するために各種在宅サービスを活用しましょう。最近は、休日や夜間にも随時対応してくれる介護サービスや24時間対応の訪問看護サービスなどが利用可能な地域が増えてきています。
これらを上手に組み合わせて活用することで、本人の不安を取り除き、家族の負担を減らしつつ、持続可能な在宅環境を作ることができます。
自宅で利用できる公的支援サービスについて、詳しくみていきます。
自宅で利用できる公的支援サービス
自宅で療養する時に利用できる公的支援には、病気や状態に応じ、介護保険・医療保険・障害福祉サービスの3種類があります。
(1)介護保険の利用
65歳以上の方を基本とした公的保険制度で、所得により1割から3割の自己負担で利用できます。
●介護保険を利用できる方
・65歳以上の方(1号被保険者):原因を問わず、給付対象
・40〜64歳の方(2号被保険者):特定疾患が原因で介護が必要になった場合、給付対象
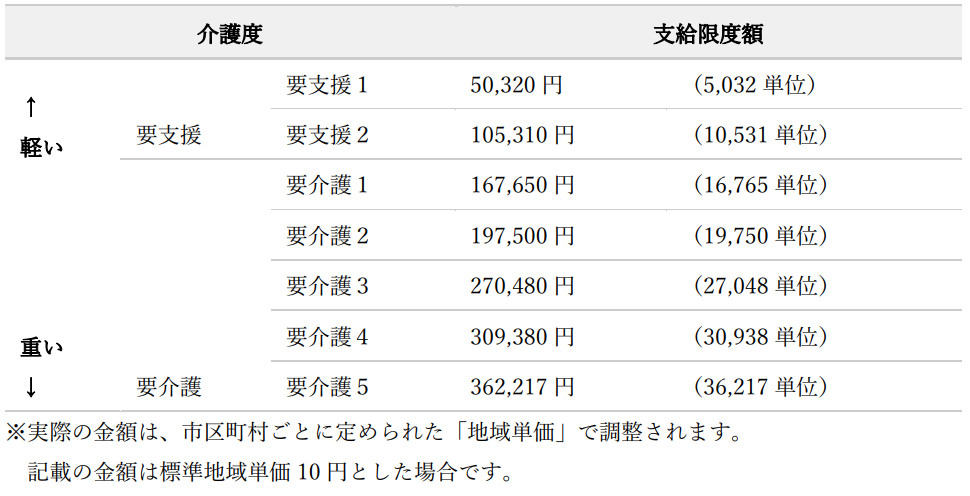
●介護保険の利用例
要介護度5の方(利用限度額36,217単位)
1)身体介護:1回60分を1日2回、週5日利用すると
579単位×2回×5日×4週=23,160
2)訪問看護:1回60分を週に2回利用すると
821単位×2回×4週=6,568
3)訪問入浴:週に1回
1,260単位×4回=5,040
1)+2)+3)の合計は、34,768単位となり支給限度額内に収まります。これ以上の時間数や回数を希望する場合は、全額自己負担となります。
(2)医療保険の利用
医師が訪問看護の必要性を認めた方ならば、赤ちゃんから高齢者まで年齢に関係なく利用可能です(所得により1割から3割の自己負担)。
医療保険での利用を希望する場合は、かかりつけ医に相談しましょう。
医療保険には、介護保険のような支給限度額がありません。特に重い病気や症状の方は、医師が必要性を認めた上で医療保険のサービスを利用することができます。ただし、介護保険のサービスと医療保険のサービスを同時に利用することはできません。
●医療保険を利用できる方
1)要介護(要支援)認定者のうち以下の場合
・がん末期
・厚生労働省が定める疾病である方
・「特別訪問看護指示書」期間である方
2)65歳以上で要支援・要介護に該当しない方(非該当者)
3)40歳以上65歳未満で16特定疾病以外の方
4)40歳未満の医療保険加入者とその家族(病的な妊産婦や乳幼児など含む)
●医療保険の利用例
がんの終末期にあり主治医から「特別訪問看護指示書」(14日間)が発行されている時。
1)身体介護(介護保険):1回60分を1日2回、週5日利用すると579単位×2回×5日×2週=11,580単位×10円=115,800円(内1~3割自己負担)
2)訪問看護(医療保険):1回60分を1日2回、2週間毎日利用すると20,594点×10円=205,940円(内1~3割の自己負担)
「特別訪問看護指示書」が発行されると、最長14日間について1日3回、週に4日間以上の訪問看護を医療保険で受けることができます。
(3)障害福祉サービスの重度訪問介護を利用した場合
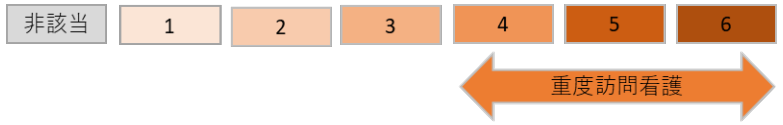
重度訪問介護とは、常に介護を必要とする重度の肢体不自由者や重度の知的障害者、精神障がいのある方が在宅で生活を続けられるように介護ヘルパーが自宅を訪問して、身体介護、家事支援、移動支援などを総合的に提供するサービスです。基本的に24時間対応でサービス提供されます。
●重度訪問介護を利用できる方
重度訪問介護を利用できるのは、原則として18歳以上の重度の肢体不自由者、重度行動障害のある知的障害者や精神障害者です。障害支援区分「4以上」で、以下の条件を満たす肢体不自由や行動障がいのある人が利用できます。
1)次のいずれにも該当する方
・二肢以上に麻痺等があること
・障害支援区分の認定調査項目のうち「歩行」「移乗」「排尿」「排便」のいずれも「支援が不要」以外と認定されていること
2)障害支援区分の認定調査項目のうち行動関連項目等(12項目)の合計点数が10点以上である方
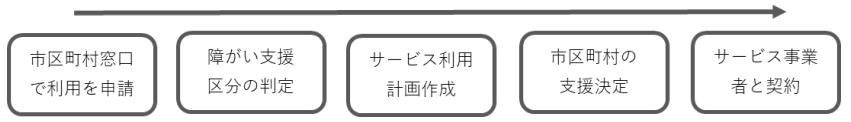
重度訪問介護のサービスを利用するためには、居住する市区町村の「障害福祉」の窓口に相談し、「サービスの利用申請」「障害支援区分の判定」「サービス等利用計画の作成」「支給決定と受給者証の受け取り」という4つの手続きが必要です。
受給者証(決定通知)を受け取り、使いたい障害福祉サービスを提供している事業所と利用の契約を交わすことでサービスを利用することができます。
●重度訪問介護のご利用例
・筋ジストロフィー
・筋萎縮性側索硬化症(ALS)
・脳性麻痺
・強度行動障害
上記のような難病などを抱えている方が、重度訪問介護を利用されています。毎日24時間、重度訪問介護を利用した場合、1か月間の負担金額は世帯収入により以下の金額が目安になります。
・低所得世帯の負担上限額:0円
・概ね所得600万円以下世帯の負担上限額:9,300円
・それ以外の世帯の負担上限額:37,200円
自費サービスの利用
昨今、各種の在宅サービスが増えてきています。この中には、公的サービスだけでなく利用制限(時間や曜日など)のない自費サービスもあります。
●自費訪問看護:看護師が自宅に訪問し、医師の指示に基づき吸引や点滴などの医療処置、医療機器の管理などの処置など実施。
保険適用外のため、利用時間帯や曜日などの制限なく、夜間や休日、長時間の利用も可能。
●自費訪問介護:介護ヘルパーが訪問し買い物や掃除、食事や排せつの介助などを実施。
介護保険適用外のため、時間や曜日の制限なく利用可能。
●家事代行:家政婦が自宅に訪問し、洗濯や掃除など身の回りのお世話、庭の手入れやペットの世話なども可能。
●配食サービス:毎日の食事を配達してくれ、同時に安否確認もしてくれます。
●移送サービス:病院や高齢者福祉施設までの送迎を、車いすリフト付き車両で実施。
在宅見取りをはじめ自宅での療養は、短期間とはいえ先の見えない状況が続きます。検討する際には次の項目を再確認し、公的サービスが使えない部分を家族で無理するのではなく、保険外(自費)サービスを活用する事も大切です。
1)本人と家族の意思:本当に自宅に帰るのか。
2)病状により必要な医療処置や介護内容確認:家族でどこまで対応できるか。
3)公的な居宅サービスの利用可能範囲:ケアマネとサービス事業者に確認。
4)家族が無理なく継続できる介護力:家族内で確認。
5)公的サービスや家族でもカバーできない部分の見極め:自費サービス検討。
ご本人と奥様の希望で在宅に移行した事例
・利用者:79歳男性 肺がん原発の肝がんターミナル
・身体状況:吸引、PICC、酸素管理
・ご家族:奥さまと2人暮らし、近隣に別世帯で娘さんがいるがお子さんも小さく、主介護者は奥様。
・結果:退院3日後、ご家族に見守られながら終了となりました。

(自費による訪問看護料金)
3日間夜間8時間看護:22:00~翌6:00
20,000円+6,000円×(8-3)時間+2,000円=52,000円
52,000円×3日間=156,000円(税別)
ご本人と娘さんの強い希望で自宅に戻った事例
・利用者:87歳男性 誤嚥性肺炎後
・身体状況:気管切開、CVポート、尿バルーン、酸素管理
・ご家族:夫婦と娘さんが同居、奥様は高齢であり認知症もあるため介護力なし。主介護者である娘さんは、土日が仕事のため不在。近隣に在住の息子さんも介護に協力的ではあるが仕事の合間でしか協力できない。
・結果:退院後10日間自宅で過ごし、ご家族に見守られながら終了となりました。

(自費による訪問看護料金)
1)8日間 20:00~翌8:00 夜間12時間看護
2)2日間 20:00~翌20:00 24時間看護(看護師2交代制)
20,000+6,000×(12-3)時間+2,000=76,000×8日=608,000円
20,000+6,000×(24-3)時間+¥2,000×2人=150,000×2日=¥300,000
10日間合計 608,000円+300,000円=908,000円(税別)
ご本人とご主人の希望で自宅に戻った事例
・利用者:77歳女性 胃がんターミナル
・身体状況:吸引、点滴、CVポート、酸素管理
・ご家族:ご主人と息子さんの3人暮らし、娘さんは近隣に別世帯で在住。主介護者はご主人のため、24時間看護で対応。
・結果:退院後7日目の朝、バイタルが下がりご家族に見守られながら終了。退院直後は、自宅で好きなワインやたばこを楽しむ余裕もあり、自宅に帰れたことを非常に喜んでおられました。

(自費による訪問看護料金)
7日間 9:00~翌9:00 24時間看護(看護師2交代制)
20,000+6,000×(24-3)時間+2,000円×2人=150,000×7日=1,050,000円(税別)
ここまで見てきたように、家族による介護力を補う民間サービスが増えてきています。このような社会情勢の変化や家庭環境など踏まえ「自分の人生の最後をどこで迎えるか」検討の一助になれば幸いです。
■
小林 由和 株式会社ナースアテンダント 代表取締役
医療業界、医療機器業界を経験後に独立。医療コンテンツ制作、医療人材事業を経て自費看護サービス「ナースアテンダント」を開業。病院のケースワーカー(医療福祉相談担当)やご家族からのファーストコールに日々対応しています。
【関連記事】
- 「孫に財産を残したい」生前の祖父の願いが叶わなかった理由とは? 贈与で押さえるべき4つのポイント(古尾谷 裕昭 税理士)
- 資金無しでも絵本出版、子ども食堂開店を実現したZ世代の生き方(玉木 潤一郎 経営者)
- エステで契約トラブルになった時の戦い方~クーリングオフ以外にも方法はある~(及川 修平 司法書士)
- ニューヨークへ移住した小室圭さん・眞子さんは日本の年金を受け取れるか?(河野 創 社会保険労務士)
- コロナ禍に隠れる、インフルエンザ流行のリスク(竹綱 庸仁 小児科医)
編集部より:この記事は「シェアーズカフェ・オンライン」2022年12月8日のエントリーより転載させていただきました。オリジナル原稿を読みたい方はシェアーズカフェ・オンラインをご覧ください。