
EyeEm Mobile GmbH/iStock
(前回:病院という聖域⑥:非営利の仮面とMS法人──相続・MCDB・保険料への転嫁)
前稿までで、医療法人がMS法人を通じて利益を移転し、課税を逃れながら財産を蓄積する仕組みを見た。
では、その構造は誰が守っているのか。答えは、政治にある。診療報酬という制度の根幹に、組織的なロビー活動が深く食い込んでいる。
1. 日医連という政治マシン
日本医師連盟(日医連)は日本医師会の政治組織であり、その収入は年間約21億円にのぼる。原資は医師会員の会費、すなわち診療報酬収入から捻出された資金だ。
2024年の政治献金は約3億9000万円、関連地方組織を合わせると総額6億円超が国会議員約160人に配分されたとされる。組織内参院議員として日医連が長年支援してきた自見英子氏には、一人で2億円を超える資金が集中したと報じられている。
献金の手口も巧妙だ。政治資金規正法では20万円超のパーティー券購入が報告義務の対象となるが、日医連は各都道府県医連を通じて金額を分散させ、表に出にくい形で資金を供与してきた。献金先と金額は、日医連委員長(日本医師会長が兼任)が「日医への貢献度」と「医師であるか否か」を基準に決定するという。これは業界利益と政治家選別の露骨な結合である。
2. 中医協という構造的インサイダー
診療報酬の点数配分を決める中央社会保険医療協議会(中医協)は、支払側7名・診療側7名・公益委員6名の計20名で構成される。問題は診療側の顔ぶれだ。
7名のうち日本医師会推薦の開業医代表が3名を占め、歯科・薬剤師を含む残りも医療提供者側で固められている。一方で、保険料を負担する現役世代や患者の代表は構造上、委員会に存在しない。
この構造が産んだ必然的帰結として、2004年には診療側委員が支払側委員に金品を渡し、かかりつけ歯科医の算定要件緩和を図った贈収賄事件が発覚している。点数配分の決定過程が閉じた利害関係者の間で行われてきた証左と言える。なお、改定率そのものは2005年以降、内閣が決定する仕組みに改められたが、政治的圧力による決定の実態は変わっていない。
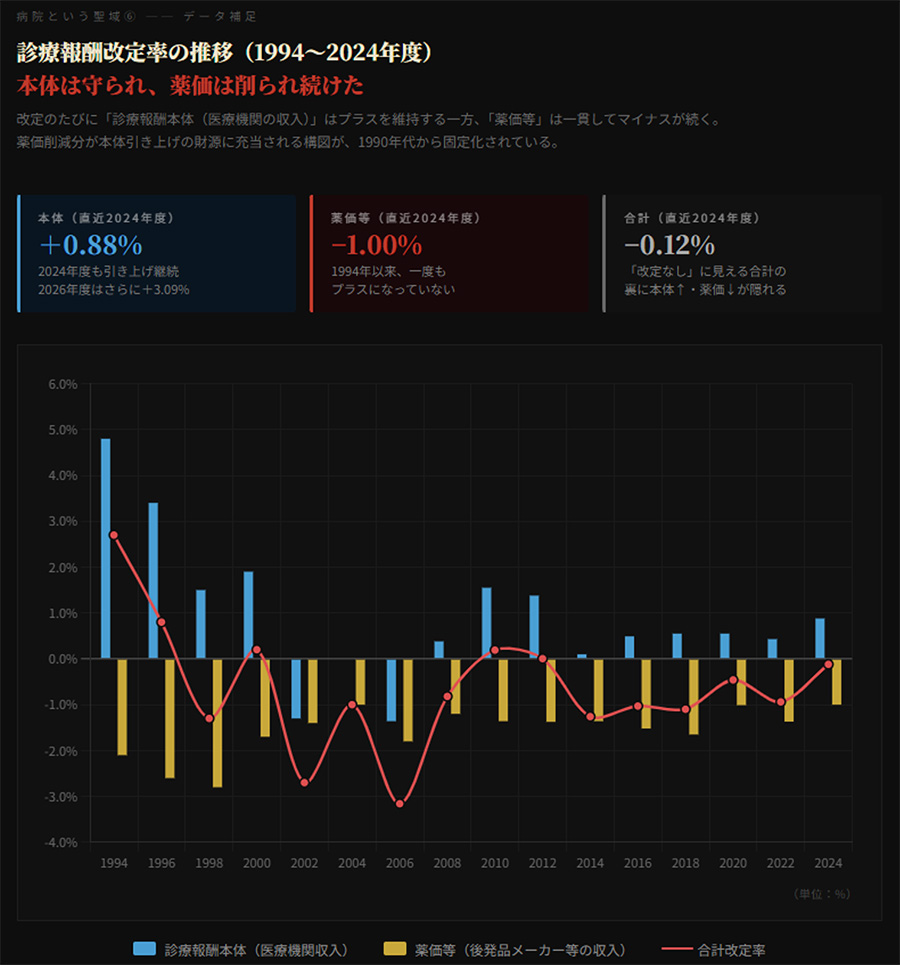
3. 診療報酬本体を守り、薬価を削る構造
2012年度以降、診療報酬改定のたびに「本体プラス・薬価マイナス」というパターンが繰り返されている。
直近の2026年度改定では、本体が+3.09%引き上げられた一方、薬価はマイナス0.87%の削減となった。さらに2018年の制度改正により、診療報酬改定のない中間年にも薬価の「中間年改定」が実施されるようになり、薬価は実質的に毎年引き下げられる構造が定着した。
財務省は長年にわたり「薬価削減分はすべて国民に還元すべきだ」と主張してきた。しかし医師会のロビー活動がこれを押し返し、薬価削減財源の一部が診療報酬本体の引き上げに充当される「横流し」構造が慣例化している。
保険料負担者である国民が支払った財源が、まず薬価削減として可視化され、次に本体引き上げとして医療機関側に再分配される。この迂回が毎改定のたびに繰り返されてきた。
4. 診療報酬は上がっても、現場には届かない
ここで見落とされがちな問いがある。診療報酬本体が引き上げられ続けるなら、医療従事者の待遇は改善されているはずではないか。現実は逆だ。
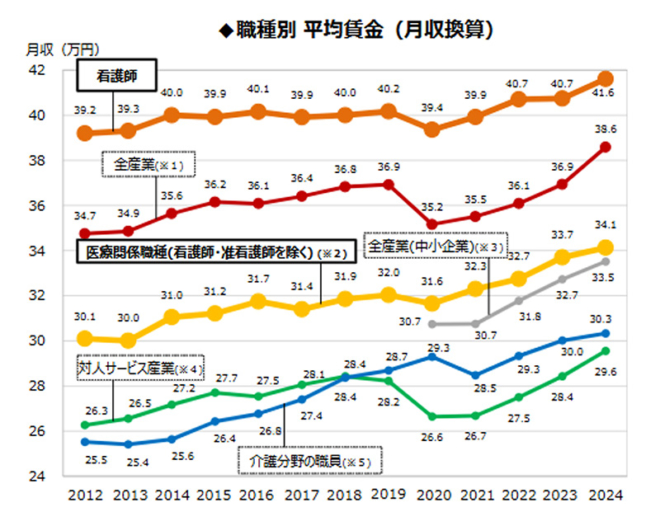
2025年春闘では、全日本国立医療労働組合(全医労)が全国約120の国立病院機構施設で一斉ストライキを実施した。組合が求めたのは常勤職員で月5万円の賃上げ。病院側の回答はゼロだった。しかも地域によっては手当見直しにより年収が10〜15万円下がる「実質マイナス」回答すらあったという。国立病院機構で働く看護師の初任給は、同じ国家公務員の看護師より年間約60万円低い水準に固定されてきた。
賃金データを見ると、病院看護師の平均年収は約519万円(令和6年、夜勤手当等含む)だが、クリニック・診療所勤務では374〜427万円程度に落ちる。この差の相当部分は夜勤手当(年42〜60万円相当)であり、夜勤のないクリニック勤務を同列に比べることはできない。
しかし問題は相対的な格差ではなく絶対水準にある。物価上昇が続く中、基本給の実態は勤続10年の非管理職で月24〜25万円前後にとどまっている。
診療報酬が引き上げられ、その恩恵が経営者・法人側に吸収される構造の中で、ケア労働の担い手は取り残されてきた。利益はMS法人を経由して法人の手元に残り、経営者・開業医が会費として日医連に納め、それがロビー活動の原資になる。現場の看護師が「0回答というのは想定していなかった、軽んじられている」と訴える現実は、この構造の必然的な帰結である。
なお、「経営が苦しい」と訴える医療法人の実態にも注意が必要だ。厚労省の調査によれば、赤字診療所(医療法人立)の自己資本比率は黒字診療所より高い傾向にあり、帳簿上の赤字と実際の財務的余裕が乖離している可能性を示唆している。この構造については稿を改めて論じたい。
5. 薬価圧迫が後発品業界を壊した
診療報酬本体を守るために犠牲にされてきた薬価は、後発医薬品産業に取り返しのつかない打撃を与えた。後発品を製造する企業は現在約190社にのぼるが、上位9社が流通量の半数を担い、残り約180社は少量多品目生産の低収益構造に陥っている。原薬の約7割を中国・インドからの輸入に依存しており、経済安全保障上のリスクも内包している。
継続的な薬価引き下げで収益が悪化した企業は品質管理コストを削り、2024年11月に実施された172社の自主点検では、製造販売承認書と異なる製造が行われていた品目が全8,734品目の4割超に達した。
この結果、業務停止・出荷停止が相次ぎ、2024年10月時点で医療用医薬品全体の約5分の1にあたる3,103品目が限定出荷または供給停止に陥った。
2025年3月時点でも供給停止714品目・限定出荷1,646品目と事態は悪化を続けている。患者が必要な薬を入手できない状況が、数年にわたり常態化している。
6. スパイラルの完成
ここまでの構造をつなぎ合わせると、一つの閉じた悪循環が浮かび上がる。
社会保険料として徴収された資金が医療機関の診療報酬収入を形成し、その一部がMS法人を経由して法人側に蓄積される。蓄積された財源は日医連への会費として拠出され、政治献金・ロビー活動を通じて診療報酬本体の引き上げを実現させる。本体を引き上げるための財源として薬価が削られ、後発品メーカーが崩壊し薬不足が生じる。その薬不足は「医療崩壊の危機」として次回改定での本体引き上げ要求の根拠となり、また社会保険料が上昇する。
この循環の外側に置かれているのが、保険料を負担する現役世代と患者、そして実際にケアを担う医療従事者だ。利益は構造の内側を回り続け、コストと犠牲は外側に押し出される。これは陰謀ではなく、制度設計の欠陥が生む必然的な結果である。
おわりに──スパイラルを断ち切る条件
このスパイラルを止める条件は単純だ。情報の開示、利益相反の排除、そして検証可能な評価基準の導入である。
診療報酬改定に際して、どの団体がどれだけロビー活動を行い、その結果として点数がどう変化したかを追跡できる仕組みがない限り、民主的統制は機能しない。中医協に保険料負担者の代表を加え、委員の利益相反を開示することは最低限の改革だ。
「病院は聖域ではない」。
その証明を続けていく。
■
【次回予告】
次回からは財務分析を離れコロナ禍で行われた強制的な侵襲であるコロナ陽性での帝王切開の問題を掘り下げる。日本以外の国では行われなかったコロナ陽性のみでの帝王切開がなぜ行われ、しかも長く続いてしまったのか? 医療倫理を上書きする構造問題とは?
【関連記事】
・病院という聖域①:面会制限が守るものは、命か、それとも特権か
・病院という聖域②:日赤の面会緩和は人道原則への背反
・病院という聖域③:面会制限と財務のねじれ・日赤決算が示す構造
・病院という聖域(番外編):消えた「特別扱い」日赤の理念とガバナンスの整合性
・病院という聖域④:医療法人のまやかしの透明性・制度が生む不可視化の構造
・病院という聖域⑤:隠された黒字──MS法人が作る財務の錯視
・病院という聖域⑥:非営利の仮面とMS法人──相続・MCDB・保険料への転嫁













コメント